子宮筋腫
子宮筋腫とは?
子宮筋腫は子宮の筋肉からできる良性の腫瘍で、女性に発症する骨盤腫瘍の中で最も多く、生殖年齢の女性の20~40%が罹患するといわれています。
良性腫瘍ですので、特に症状がなければ経過観察となることも多いですが、子宮筋腫の発生部位によっては過多月経による貧血や不妊症の原因になることもあり治療が必要になることもあります。
子宮筋腫の種類
子宮筋腫は発生部位によって3種類に分けられます。
漿膜(しょうまく)下子宮筋腫
子宮の外側を覆う漿膜と呼ばれる膜の下にできる筋腫です。 漿膜下子宮筋腫は自覚症状が乏しく、発見が遅れる場合が多いです。
筋層内子宮筋腫
子宮の厚い筋層にできる筋腫です。 子宮筋腫のほとんどが、この筋層内子宮筋腫といわれています。
粘膜下子宮筋腫
子宮の内側の粘膜にできる筋腫で、子宮筋腫の中でも特に妊娠に影響すると考えられています。
粘膜下子宮筋腫を有する女性は筋腫の無い女性に比べ着床率が低く、初期流産のリスクが高くなるという報告もあります。
また、粘膜下子宮筋腫や筋層内子宮筋腫の場合、筋腫そのものが小さくても、月経量が非常に多くなることもあり、貧血などの症状が強く現れることもあります。
診断
診断には超音波検査やMRI検査が有用です。
治療
治療には手術療法とホルモン療法があります。
手術療法には子宮温存の希望の有無によって子宮全摘術もしくは子宮筋腫のみを摘出する子宮筋腫核出術があります。
また子宮筋腫のサイズや発生部位によって開腹手術、腹腔鏡手術、子宮鏡手術などが選択されます。
ホルモン療法にはGnRHアゴニスト製剤やGnRHアンタゴニスト製剤により月経を止める方法(偽閉経療法)もありますが、副反応に更年期様症状などもあり、それらの薬剤の使用は手術前の一定期間や閉経間近の女性に対して行われる逃げ込み療法と制限があります。
子宮内膜症
子宮内膜症とは
子宮内膜症とは、子宮内膜様組織が、子宮内腔以外で増えてしまう病気で痛みと不妊が主な症状です。
本来、子宮内膜は子宮の内側に存在し、卵巣から分泌されるエストロゲンという女性ホルモンによって増殖し、妊娠する準備をしています。
妊娠がおこらない場合には、月に1回子宮から剥がれて出血し生理となります。
子宮内膜症があると子宮内腔以外の場所で出血が起こります。
卵巣で出血が起こると子宮内膜症性嚢胞(卵巣チョコレート嚢腫)、子宮筋層内であれば子宮腺筋症が引き起こされます。
また、子宮内膜症は骨盤内の癒着を起こす病気でもあり、卵巣や卵管、腸管などとの癒着も引き起こすことがあります。
強固癒着は月経困難症や性交時痛や排便痛の原因となります。
近年の女性のライフスタイルや価値観は多様化しています。
長い女性の一生で、子宮内膜症は女性にとってもっとも充実した時期におこり、しかもなかなか完全には治らず閉経を迎えるまでうまくつきあっていかなくてはならない病気です。
ライフスタイルに合わせた治療法
子宮内膜症は早期に発見し、患者さんご自身が深く子宮内膜症のことを理解し、年齢や環境、どの症状が一番辛いのか、妊娠をいつ考えていくのかなどを十分に考えながら、自分のライフスタイルに合わせた治療法(保存的療法であれば低用量ピルや黄体ホルモンの使用、外科的療法であれば腹腔鏡手術など)を選択していくことが大切です。
生理時に出血量が増えてきたり、鎮痛剤が効かなくなったり、生理時以外でも腹痛があったり、排便時や性交時に痛みを感じるなど、少しでも気になる症状があればまずはご相談ください。
子宮がん検診
子宮に発生するがんには、子宮頚部に発生する「子宮頚がん」と子宮体部の内側(子宮内膜)に発生する「子宮体がん」があります。
子宮頚がん
子宮頚がんは国内では毎年1万人以上の女性が罹患しており、20歳~30歳代の方の発症が多く、若い世代の方には注意が必要な病気です。原因のほとんどは性交渉によるヒトパピローマウイルス(HPV)感染によるものです。
HPV自体はありふれたウイルスであり性交渉の経験がある方であれば誰でも感染するリスクがあります。HPVに感染しても大部分の方は自然にウイルスが排除されますが、中にはHPV感染が長時間持続し、さらにその一部の方においては前がん病変と呼ばれている子宮頚部異形成を経て子宮頚がんへ進行してきます。
子宮頚がんは初期症状が全くないことも特徴の一つであり、自分では気づかないうちに、がんが進行してしまっているという場合も少なくはありません。一方で、子宮頚がんは他のがんと異なり原因となるウイルス感染を予防接種によって防ぐことができるために「予防できるがん」とも考えられています。
大切な子宮を守るために、症状がなくても、定期的に検診を受けるようにしましょう。
※当院では精密検査(コルポスコピー・組織検査)はできません。精密検査が必要になる方は他院へご紹介致します。
子宮体がん
子宮体がんは、子宮の内側である子宮内膜にできるがんで、子宮内膜がんとも呼ばれています。
子宮体がんは卵巣から分泌される卵胞ホルモン(エストロゲン)による影響が大きいとされています。
卵胞ホルモンには子宮内膜を増やす働きがあり、通常はそれが増えすぎないよう、排卵後に黄体ホルモンが分泌され、増殖を抑制しています。しかし、卵胞ホルモンの値が高い状態が続くと、増えすぎてしまった子宮内膜が原因となり子宮体がんを発症してしまいます。
出産歴のない方、肥満、月経不順(無排卵性月経周期)、エストロゲン製剤の使用などがリスクと考えられています。一方で、卵胞ホルモンとは関連無く発症する子宮体がんも存在し、こちらは比較的高齢者に多く見られます。
子宮体がんの特徴的な症状は不正出血で、特に、閉経後に長く続く出血がある場合には早めに婦人科を受診し子宮体がんの検査を受けるようにしましょう。
月経困難症(生理痛)
月経期間中に月経に随伴して起こる病的症状です。下腹部痛・腰痛・腹部膨満感・嘔気・頭痛・イライラなど症状は多岐にわたります。
月経困難症には何らかの原因となる病気(子宮筋腫・子宮腺筋症・子宮内膜症あるいは子宮の形の異常など)があることで起こる器質的月経困難症と、原因となる病気がない機能性月経困難症があります。
治療には鎮痛剤(非ステロイド抗炎症薬)、低用量ピル(LEP)、ジエノゲスト、レボノルゲストレル放出子宮内システム(ミレーナ®)、漢方薬などを使用します。
月経不順
正常の月経周期日数は、25~38日と定義されており、これに当てはまらないものが月経不順とされます。
周期が24日以内の場合は頻発月経、周期が39日以上3か月以内のものを希発月経、90日以上停止した場合には続発性無月経と分類します。
月経不順の原因
- 急激なダイエットやストレスによるホルモンバランスの乱れ
- 黄体機能不全
- 視床下部-下垂体の機能異常
- 多嚢胞性卵巣症候群(PCOS)
- 甲状腺機能異常
などが考えられています。
問診・内診・経腟超音波検査・ホルモン検査を行い、すぐの妊娠希望の有無によって治療法を決めていきます。
黄体機能不全
卵巣からの黄体ホルモン(プロゲステロン)の分泌不全により、子宮内膜の分泌期変化が正常に起こらない病態を黄体機能不全といいます。その結果、黄体期の短縮、あるいは機能性出血(不正出血)を来たし、不妊症や不育症の原因になると考えられています。
基礎体温や黄体期のホルモンを測定することで診断され、不妊症の方には高温期に黄体ホルモン製剤の投与(黄体補充療法)を行います。
多嚢胞性卵巣症候群
多嚢胞性卵巣症候群(PCOS:polycystic ovarian syndrome)とは、若い女性の排卵障害では多くみられる疾患で、卵胞が発育するのに時間がかかりなかなか排卵しない疾患です。
月経異常や不妊の主要な原因の1つです。しかし、若い方であれば気付かずに自然妊娠し、第2子妊娠希望時に指摘される方もいます。
自覚症状
- 月経周期が35日以上
- 以前は順調だった月経が現在は不規則
- にきびが多い
- やや毛深い
- 肥満
原因
卵巣内の男性ホルモンが多いことが原因といわれています。男性ホルモンが高くなる原因は、脳から出ているLH(黄体化ホルモン)と血糖値を下げるインスリンというホルモンの作用です。
それらが正常より強く卵巣に作用していて男性ホルモンが局所的に上がっていると考えられています。
検査・診断
- 月経異常
- 多嚢胞性卵巣
経腟超音波で左右卵巣にネックレスサインと呼ばれる多数の小卵胞の確認 - 血中ホルモンの異常
血中男性ホルモン高値またはLH基礎値高値かつFSH基礎値正常
1~3のすべてを満たす場合を多嚢胞性卵巣症候群と診断します。
PCOSの方には肥満の方が多いですが、瘦せ型のPCOSの方や、3つとも診断基準を満たさない方も見られます。
治療法
妊娠希望の有無により治療方針は異なりますが、いずれの場合も肥満があれば減量や運動を行います。
妊娠を希望されていない方は低用量ピル等のホルモン剤を使用し、定期的に出血を起こします。
妊娠を希望されている方には内服薬のクロミフェンやレトロゾールを使用し、無効の場合にはゴナドトロピン療法(FSH注射など)を行います。しかしPCOSの方は有効域が狭く、少量だと反応せず、少し多くしただけで過剰に反応してしまうことがあります。過剰に反応すると卵巣過剰刺激症候群(OHSS:卵巣腫大、腹水貯留など)になり入院が必要になることもあります。排卵誘発剤の使用により、複数個卵胞が発育した場合には多胎やOHSS予防のためにタイミングや人工授精を中止していただくこともあります。また、PCOSのその他の治療法として糖尿病の治療薬であるメトホルミンや腹腔鏡下卵巣開孔術などがあります。
排卵誘発剤にうまく反応しない方には早めの体外受精をおすすめします。体外受精であればある程度卵胞発育をコントロールでき、卵巣が落ち着いてから胚移植することで安全に治療することができます。
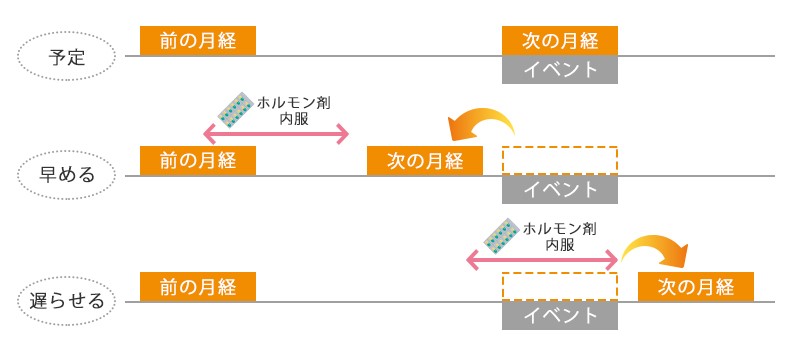
月経移動
月経移動とは、大事なイベントと生理が重なってしまいそうなときに、ホルモン剤を内服することで生理のタイミングをずらす方法です。
月経移動には生理を早める方法と、遅らせる方法の2種類があります。
生理を早める方法
- 直前の生理の3~5日目から内服を始めます。
- 1日1回1錠のホルモン剤を10~14日間内服をします。
- 内服終了後、3~5日で生理が起こります。
生理を遅らせる方法
- 予定生理開始日の3~5日前から内服を始めます。
- 内服は生理を起こしたくない日まで続けます。
- 内服終了後、3~5日で生理が起こります。
- 生理と重なりたくないイベント中もホルモン剤の服用が必要になります。
注意事項
- 生理周期の不定な方は、月経移動が難しいので早めにご相談ください。
- 普段から低用量ピルを服用している方は、月経コントロールが可能です。
- 保険が適用されないため、自費診療になります。
- 人によっては吐き気やむくみなどの副作用がでることがあります。
- 必ず医師の指示通りに服用してください。
ピルの処方が出来ない方
ピルの重大な副作用である血栓症のリスクが高いと考えられる方(45歳以上、肥満、喫煙者など)には処方を行っておりませんので、予めご了承ください。
よくある質問
月経移動をすることで身体に悪影響はありますか?
一時的に月経周期を調整することになりますが、次の生理が来るとホルモンバランスは元に戻りますので、ご安心ください。
月経移動は早める方法と遅らせる方法ではどちらが良いですか?
予定日までの日にちがどれくらいあるか、生理を避けたい期間がどのくらいか、ご本人の生理のタイミングなどによって異なります。
詳細は受診時にご相談ください。
不正出血
月経時以外に起こる出血のこと。不正出血を起こす原因は様々あります。
最も重要なのは悪性疾患の否定であり、そのためには産婦人科を受診し検査を受けてください。
- 炎症によるもの
病原菌の感染、萎縮性腟炎、子宮内膜炎など - ホルモン異常によるもの
卵巣機能不全、月経異常など - 子宮頚管ポリープ
- 子宮内膜ポリープ
- 子宮粘膜下筋腫
- 子宮腟部びらん
若い女性では一般的に見られる状態ですので、病気とはいえませんが子宮頚がんの初期のこともありますので注意が必要です。 - 悪性の腫瘍
子宮頚がん、子宮体がん、卵巣腫瘍、子宮肉腫、腟がんなど - 妊娠に関連するもの
流産、異所性妊娠など
おりもの・かゆみ
おりもの(帯下)の異常や外陰部の痒みはカンジダ、細菌、性感染症(トリコモナス、クラミジア)などにより引き起こされます。
カンジダ外陰炎・腟炎
腟内に常在している「カンジダ菌」という真菌(カビ)が異常に増殖して起こる炎症性疾患です。
症状
外陰部の強い痒みと、カッテージチーズ様・酒粕様の帯下の増加です。原因は免疫力の低下(疲労・ストレス・睡眠不足・糖尿病など)、ホルモンバランスの乱れ、抗生物質の使用などがあります。カンジダ外陰炎・腟炎は性感染症ではありませんが性行為が契機になることもあります
検査方法
帯下の培養検査や顕微鏡検査を行います。ただし培養検査の結果には数日を要するため、結果を待たずに治療を開始することもあります。
治療
腟炎に対しては抗真菌薬の腟内投与、外陰炎に対しては抗真菌薬のクリームの塗布を行います。抗真菌薬による内服治療もあります。
再発を防ぐためには下着の通気性を良くし、陰部を洗いすぎないことが大切です。
細菌性腟炎
細菌性腟炎は、腟内に存在する細菌バランスの崩れにより引き起こされます。腟内は乳酸菌による自浄作用により病原菌の侵入や雑菌の異常増殖を防いでいますが、免疫力の低下などにより腟内の乳酸菌が減少してしまうとその他の菌が増殖し、細菌性腟炎に特有のアミン臭(魚が傷んだ様な臭い)を伴う灰色・黄色の帯下の増加が見られ、痒みや痛みが生じることがあります。
検査方法
帯下の培養検査を行いますが、培養検査の結果には数日を要するため、結果を待たずに治療を開始することもあります。
治療
腟剤の投与を行いますが、皮膚症状を認める場合にはステロイド軟膏を使用することもあります。再発しやすいため生活習慣の改善や正しいケアが重要です。
トリコモナス腟炎
トリコモナス腟炎は「腟トリコモナス」という原虫が原因で起こる感染症で、性行為が主な原因と考えられていますが性行為以外の感染経路(タオルや便器を介して)があることも知られており、性交経験のない方にも感染する可能性があります。主な症状は、黄色・緑色で泡状かつ生臭い帯下の増加と外陰部や腟の痒み・痛み、排尿時の痛みなどです。
検査方法
帯下の顕微鏡検査を行います。
治療
抗原虫薬であるメトロニダゾールの内服を行います。性行為が主な感染経路ですのでバートナーも一緒に検査・治療を受けることが重要です。
クラミジア感染症
クラミジア・トラコマティスという細菌によって引き起こされる性感染症です。腟以外にも咽頭や口、肛門から感染することもあります。
症状
自覚症状が少なく気づかないこともありますが、帯下の増加や不正出血や下腹部痛が見られることがあります。また不妊症や骨盤腹膜炎などの深刻な合併症を引き起こす可能性もあります。
検査方法
子宮の入り口の分泌物を拭って現在のクラミジア感染の有無を確認するクラミジアPCRと、血液検査により過去のクラミジア感染を確認するクラミジア抗体検査があります。
治療
治療には抗菌剤の内服を行います。パートナーも同時に検査・治療を受けることが、再感染や感染の拡大を防ぐために重要です。
- 帯下異常を認める場合には性行為を控えるようにしてください。
低用量ピル
低用量ピルは、卵胞ホルモン(エストロゲン)と黄体ホルモン(プロゲストロン)という2種類のホルモンの合剤で、ホルモンの量が少ないことから低用量ピルと言われています。低用量ピルを正しく服用すれば排卵が抑えられるため高い確率で避妊することができます。また、子宮内膜の増殖を抑える作用があるので、月経血の量を減らし、月経痛が軽くなるという効果があります。その他、ニキビ、多毛に対する治療効果も認められています。
副作用
吐き気、頭痛、倦怠感、むくみ、不正出血、乳房の張りなどがみられる場合もありますが、服用開始後1~2ヵ月でおさまることが多いです。その他、稀ではありますが、静脈血栓塞栓症(エコノミークラス症候群)を発症することがあります。また、手術前4週以内、術後2週以内および長期安静状態の方は低用量ピルを内服できません。医療機関を受診する際は、低用量ピルを内服していることを必ず医師にお伝えください。
低用量ピルを使用できない方
- 初経発来前、50才以上、閉経後の方
- 35歳以上で1日15本以上たばこを吸う方
- 高血圧の方(収縮期血圧160mmHg以上または拡張期血圧100mmHg以上)
- 血管病変を伴う糖尿病の方
- 妊娠または妊娠している可能性のある方、授乳中の方
- 手術前4週以内、術後2週以内および長期安静状態にある方
- 前兆を伴う片頭痛がある方
- 乳がんの方
- 血栓性素因がある方
- 抗リン脂質抗体症候群の方
- 診断の確定していない不正出血がある方
- 妊娠中に黄疸、持続性掻痒症または妊娠ヘルペスの既往がある方
40歳以上の方、BMI30以上の方、軽症の高血圧の方などは慎重投与となっています。
ガイドラインでは35歳以上で1日15本以上たばこを吸われる方以外の喫煙者の方は慎重投与になっておりますが、当院では低用量ピルの服用をお勧めはしておりません。
低用量ピル処方の流れ
はじめに
問診票の記入・血圧測定・診察
▼
検査
子宮頚がん検査・超音波検査・血液検査
(他院で施行した結果をお持ちの方は検査を省略いたします)
▼
内服説明
内服方法や飲み忘れた時の対処法、副作用や諸注意等をご説明します。
他院での内服歴が長い方を除き、初回は1カ月分の処方となります。
2回目以降は内服中のトラブルやピル処方以外の保険診療のご希望、検診等が無ければご希望の数のピルをお渡ししお会計後に終了となります。
※医薬品ですので未開封でも返品はできませんのでご注意ください。
▼
定期検査
1年に1回血液検査・超音波検査・子宮頚がん検査を行います。
※低用量ピルには月経困難症の改善を目的とするLEP(保険適応あり)や避妊を目的とするOC(自費診療)があります。目的に応じて選択することが可能ですので詳しくは外来でご相談ください。

