不育症とは
不育症とは、妊娠はするが流産や死産を繰り返して元気な赤ちゃんが得られない状態をいいます。
流産を2回繰り返す反復流産や3回以上繰り返す習慣流産とほぼ同義語です。
しかし、妊娠10週以降の流産や死産を1回でも経験した場合も不育症と同様に考え、次回妊娠に備えた検査や治療が必要になることがあります。

不育症の原因
不育症の原因には抗リン脂質抗体症候群、子宮形態異常、夫婦染色体異常、内分泌代謝異常、血液凝固異常、免疫異常など様々な原因が考えられています。
抗リン脂質抗体症候群
抗リン脂質抗体症候群は、抗リン脂質抗体という自己抗体により、血栓症や流産・死産を起こす病気です。
血液検査にて抗リン脂質抗体(ループス・アンチコアグラント、抗カルジオリピン抗体IgG・IgM、抗β2GPI抗体など)の有無を調べ、診断が確定された方には専門機関にご紹介させていただき、次回妊娠時に低用量アスピリン・ヘパリン療法を行ないます。

子宮形態異常(中隔子宮)
中隔子宮とは?
先天性子宮形態異常は流産、早産、胎位異常、子宮内胎児発育遅延、不妊症などとの関連が報告されている疾患です。
原因は胎生期におけるミュラー管の伸展・融合・退縮の異常により引き起こされ、流産を繰り返す不育症と深く関連する子宮形態異常は中隔子宮と考えられています。
また、最近ではARTの普及に伴い中隔子宮は反復着床不全の原因の一つとしても考えられつつあります。一般女性において中隔子宮を有する割合は0.1~1.5%程度との報告があります。
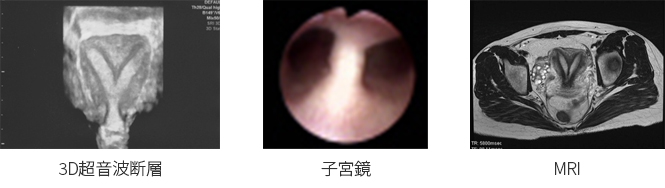
中隔子宮の診断には3D経腟超音波検査、子宮卵管造影、子宮鏡、MRIなどが有用です。中隔子宮に対する治療は子宮形成術が選択されています。
現在、手術の有効性については賛否ありますが、流産を繰り返す方に関しては子宮鏡下中隔切除術が行われています。子宮鏡手術ですので侵襲も少なく、早期に術後社会復帰も可能と考えられています。
また術後には子宮内腔の癒着予防や術後の避妊目的でホルモン療法や子宮内避妊具の留置などを試みることがあります。
術後の経過にもよりますが通常は術後3か月程度で妊娠許可となります。子宮鏡手術であれば、術後に妊娠に至った際の出産様式は経腟分娩が可能と考えられています。
先天性子宮形態異常には中隔子宮以外にもいくつか存在しますが、子宮筋腫や子宮内膜症などに比べると頻度も少ないため、産婦人科医でも的確に診断することが難しいこともありますので、より専門の施設への受診をお勧めいたします。
当院では3D経腟超音波検査で診断を行い、手術が必要と判断された方には日本医大付属病院へ紹介させていただきます。
診断
中隔子宮の診断には3D経腟超音波検査、子宮卵管造影、子宮鏡、MRIなどが有用です。
治療
中隔子宮に対する治療は子宮形成術が選択されています。
現在、手術の有効性については賛否ありますが、流産を繰り返す方に関しては子宮鏡下中隔切除術が行われています。
子宮鏡手術ですので侵襲も少なく、早期に術後社会復帰も可能と考えられています。
また術後には子宮内腔の癒着予防や術後の避妊目的でホルモン療法や子宮内避妊具の留置などを試みることがあります。
術後について
術後の経過にもよりますが通常は術後3か月程度で妊娠許可となります。
子宮鏡手術であれば、術後に妊娠に至った際の出産様式は経腟分娩が可能と考えられています。
夫婦染色体異常
ヒトの体はたくさんの細胞からなっています。
染色体は細胞の核内にあり遺伝情報が乗っている構造体です。
不育症のご夫婦の染色体を調べると、およそ2~7%のご夫婦に染色体の変化が認められ、多くは均衡型転座、ロバートソン転座といわれる、染色体の位置に変化を認める転座保因者の方々です。
染色体に過不足はないので、生活や健康などには全く支障はありませんが、精子や卵子の一部に染色体の過不足を認めます。このような精子や卵子は受精しても育たないことが多く、ほとんどが流産となります。
検査は血液検査でご夫婦同時に検査します。ただし、染色体異常が見つかっても、染色体そのものを治すことは出来ません。
しかし、最近では体外受精を行い、受精卵の染色体検査を行うことにより流産率を下げる試み(着床前検査(PGT-SR))が行われるようになりました。
内分泌代謝異常
甲状腺機能亢進・低下症、糖尿病などの内分泌代謝異常では流産のリスクが高くなります。
血液検査でこれらの異常が見つかった場合は、専門機関にご紹介いたします。
血液凝固異常
血液凝固異常には第XII因子欠乏症、プロテインS欠乏症、プロテインC欠乏症などがあり、流産や死産をはじめとする妊娠合併症の原因になるといわれています。低用量アスピリンを内服することもあります。
